





流言
现在越来越多的人意识到有一口好牙的重要性,开始注重牙齿、口腔的健康。在去看牙的过程中,无论是去看牙周病、正畸、拔智齿、做根管治疗还是种植牙,有一个检查难以避免,就是拍摄牙片。
然而让人意外的是,如此常见的一个检查,也有很多人在关注其是否会对身体产生不良影响。笔者留意到,甲状腺相关贴吧里流传着不少“拍牙片会引发甲状腺癌”的说法。

网络截图
那么,这些说法是真的吗?今天,让我们一同深入了解这一话题,揭开拍牙片与甲状腺癌之间的迷雾。
分析
什么是甲状腺癌?
甲状腺是位于喉结下方靠近气管的腺体,看着像蝴蝶,一般摸不着,这个腺体分泌甲状腺激素,调控着身体新陈代谢的进程,也就是利用能量的速度,可以说影响着所有细胞的正常运转。
如果甲状腺的细胞发生恶变,形成恶性(癌)细胞,那么也就产生了甲状腺癌。[1]
值得庆幸的是,相对于其他癌症,甲状腺癌是一个比较好控制的癌症,近些年死亡率一直在下降,并且预期会一直下降。有研究表示,女性甲状腺癌死亡率有望从2019年的0.46/10万下降到2030年的0.40/10万(下降13.0%),男性死亡率有望从0.81/10万下降到0.67/10万(下降17.3%)。[1]
但是一些特殊类型的甲状腺癌要提高警惕,比如甲状腺乳头状癌柱状细胞亚型、靴丁亚型、弥漫硬化型,甲状腺髓样癌、未分化癌等,都是预后差的,并不是大家说的“懒癌”。
什么原因会导致甲状腺癌?
目前,很多甲状腺癌患者并没有明显的、已知的危险因素。只是发现了具有某些因素的人,可能比没有这些因素的人更容易患上甲状腺癌。这些已知且常见的潜在危险因素有5项。[2,3]
1 性别
甲状腺癌在女性中的发病率是男性的3倍左右,目前并没有清楚准确的机制可以解释这一现象,可能与雌激素有关。
而且女性的发病高峰也早于男性,女性通常在40-50岁,男性通常为60-70岁。
2 遗传因素
遗传因素也在甲状腺癌的发生中扮演着重要角色,有些已经知道有明确的基因突变,比如大约有20%的甲状腺髓样癌是由RET基因突变(缺陷)引起的;有些尚不清楚具体的致病基因,只要一级亲属(父母、亲兄弟姐妹或孩子)患有甲状腺癌,则意味着自身患甲状腺癌的风险会增加。
一些看似和甲状腺无关的遗传性疾病,比如家族性腺瘤性息肉病(FAP)、考登综合征(Cowden综合征)、卡尼综合征(Carney综合征)也会增加患甲状腺癌的风险。
3 肥胖
肥胖也是甲状腺癌的危险因素之一,大多数肥胖伴随着胰岛素代谢紊乱,后者会刺激正常细胞恶性转化、肿瘤进展和转移。
一项针对全球204个国家和地区的数据进行分析的研究发现,高BMI值是甲状腺癌的不良预后危险因素[4],且高BMI的人在患甲状腺癌后会增加死亡风险。
4 食物中的碘
碘吃少了和吃多了都会增加甲状腺癌的发病风险。
滤泡性甲状腺癌在世界上饮食中碘含量较低的地区更为常见。另一方面,高碘饮食可能会增加患甲状腺乳头状癌的风险,这种类型的甲状腺癌也是大家最常见的甲状腺癌。
因此国内早年间普遍缺乏碘的时候,食盐都加入了碘,而现在碘的摄入来源变得多样且丰富,也逐渐有了无碘盐的出现,可根据自身的情况,在医生的指导下选择加碘盐和无碘盐。
5 辐射
童年时期接受过头部或颈部放射治疗是甲状腺癌的危险因素,这种情况引起的甲状腺癌类型以甲状腺乳头状癌最常见。风险大小取决于辐射量和儿童的年龄,而成年后受到的影响会降低许多。
一般来说,风险随着剂量的增加和治疗时年龄的减小而增加:
在4岁之前暴露于外部辐射的患者,每6个月累积接受1Gy的辐射,患甲状腺癌的风险是15-20岁患者的五倍。[5]
在儿童时期,如果暴露于0.05-0.1Gy的辐射下,甲状腺癌的风险就会显著增加。当每6个月累积剂量高于0.05-0.1Gy时,风险会随着剂量的增加而线性递增,当剂量超过30Gy时,患癌风险反而开始下降,这可能与高辐射剂量对细胞的损伤有关。[5]
因此在儿童时期,应该尽量使用最小的辐射剂量。[5]但是也不必担心日常的医学检查会造成威胁,因为放射剂量远小于文献中提到的剂量。
那么牙片会导致甲状腺癌吗?
在诊断和治疗牙齿相关疾病的时候使用X线片、CT辅助是国内外通用的做法,合理使用有助于患者获得更好、更精准的治疗。[6,7]
根据不同的治疗、诊断需要,选择不同形式的牙片,而一次牙片的最大放射剂量也不足1mSv(1mSv=1000μSv,在X线时1mSv相当于1mGv)。[7]因此,也不认为拍牙片会增加甲状腺癌的风险,况且目前也没有确切证据表明两者存在关系[3]。
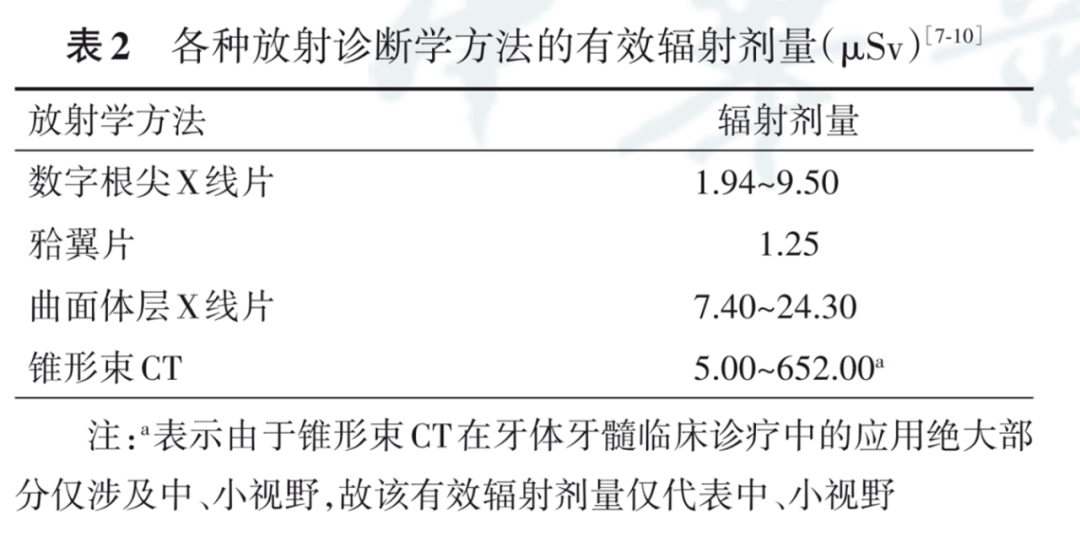
来自参考文献[7]
建议存在以上危险因素的群体,应该减轻体重、避免不必要的电离辐射暴露且定期做好甲状腺的超声筛查[8],根据发现的甲状腺癌类型和诊断时的年龄,考虑适当的治疗方式。
不过目前并没有一个标准的筛查方案,本文也就不进行相关的建议了。
结论
文章一开始提到的“拍牙片会引发甲状腺癌”的说法没有科学依据,接受正常医用X光检查不会致癌,合理使用检查,能减少医疗误差,对患者是有益的。
参考资料:
[1]Wu J, Zhao X, Sun J, et al. The epidemic of thyroid cancer in China: Current trends and future prediction. Front Oncol. 2022;12:932729.
[2]Bogović Crnčić T, Ilić Tomaš M, et al. Risk Factors for Thyroid Cancer: What Do We Know So Far?. Acta Clin Croat. 2020;59(Suppl 1):66-72.
[3]American Cancer Society. Thyroid Cancer Risk Factors. cancer.org. 2020.
https://www.cancer.org/cancer/types/thyroid-cancer/causes-risks-prevention/risk-factors.html
[4]Bao WQ, Zi H, Yuan QQ, et al. Global burden of thyroid cancer and its attributable risk factors in 204 countries and territories from 1990 to 2019. Thorac Cancer. 2021;12(18):2494-2503.
[5]Iglesias ML, Schmidt A, Ghuzlan AA, et al. Radiation exposure and thyroid cancer: a review. Arch Endocrinol Metab. 2017;61(2):180-187.
[6]AMERICAN DENTAL ASSOCIATION. DENTAL RADIOGRAPHIC EXAMINATIONS: RECOMMENDATIONS FOR PATIENT SELECTION AND LIMITING RADIATION EXPOSURE. 2012.
https://www.fda.gov/radiation-emitting-products/medical-x-ray-imaging/selection-patients-dental-radiographic-examinations
[7]中华口腔医学会牙体牙髓病学专业委员会. 牙体牙髓病诊疗中口腔放射学的应用指南 [J] . 中华口腔医学杂志, 2021, 56(4) : 311-317.
[8]Chinese Society of Peritoneal Oncology, China Anti-Cancer Association. Zhonghua Wei Chang Wai Ke Za Zhi. 2023;26(2):111-120.
作者:阿源老师 内科医生
审核:谭 卓 浙江省人民医院耳鼻咽喉头颈外科中心副主任(主持工作) 副主任医师

碘钾片“火了”,能防辐射?专家提醒→

河南暴雨按下暂停键!晴天火速赶来中→

浙江12岁女孩确诊癌症,有这个症状一定要重视!

7-8级大风!河南中东部、东南部仍有大到暴雨局部大暴雨

海盐、加碘盐、低钠盐……各种盐该怎么选?很多人都吃错了
